泌尿器科
前立腺とは
前立腺は男性だけにある臓器で、膀胱のすぐ下、骨盤の最も深いところに位置しています。前立腺のはたらきは、男性の生殖機能に密接に関係しています。尿の通り道である尿道と、精液の通り道である射精管は、前立腺の中で合流します。
前立腺は大きく分けると尿道の周りの移行領域という部分と周囲の辺縁領域という部分に分けられます。
前立腺に多い疾患は、主に前立腺肥大症と前立腺がんです。この二つはまったく別の疾患ですが、時として一つの前立腺に同時に起こることがあります。両方とも50歳以上の男性に多い疾患です。
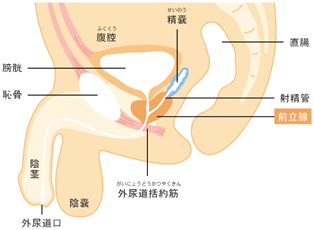
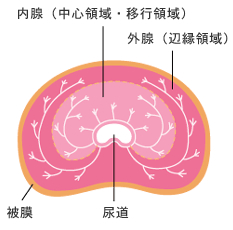
前立腺の真ん中を尿道が貫いている
前立腺肥大症について
前立腺肥大症の診断
前立腺肥大症とは前立腺の中の尿道を取り巻く部分(移行領域)が年齢に伴って大きくなることによって引き起こされる症状です。この症状には「おしっこの出が悪くなった」「おしっこが出始めるまで時間がかかる」「夜中に何回もトイレに起きる」「おしっこを我慢するのがつらい」などといった様々なものがあります。
これらの症状をスコア化したものが、国際前立腺症状スコアです。
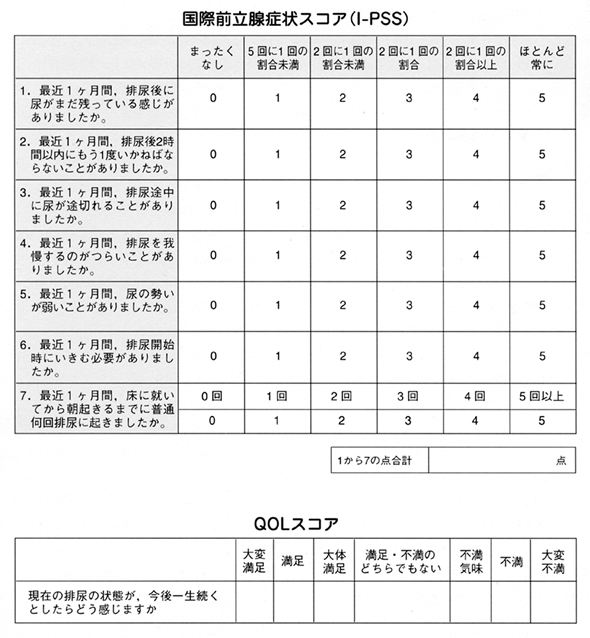
もし50歳以上の男性で、国際前立腺症状スコアが8点以上でしたら、適切な治療で症状が改善する可能性があります。
前立腺肥大症の治療
前立腺肥大症の治療には大きく分けて薬物治療と外科的手術があります。
- 1.薬物治療
-
現在では、α1ブロッカーといわれるいくつかの薬が前立腺肥大症に対してよく用いられています。α1ブロッカーは前立腺平滑筋の緊張を緩和することによって尿の出方をスムースにする薬ですが、前立腺肥大を小さくするものではありません。このため、薬を中断するとまたもとの状態に戻ってしまいます。 大きな前立腺に対しては、5α還元酵素阻害薬という薬を一緒に服用することがあります。この薬は前立腺の大きさを30%ほど小さくする働きがあります。
また、尿の回数が多い方には、この薬に加えて膀胱の刺激を少なくする薬を一緒に飲むことがありますが、必ず泌尿器科医の注意を守ってください。 - 2.手術療法
-
(1) 経尿道的前立腺切除術(TUR-P)
この手術は前立腺肥大症に対して現在最も多く行われているものです。前立腺の肥大している部分を尿道から挿入した内視鏡で見ながら電気メスで削り取る手術です。比較的安全に行われていますが、大きな肥大症では、時間がかかり出血や還流液の吸収による血清電解質の異常が起こりやすく、気分不快、血圧低下、精神症状などが出ることがあります。
当院では、電解質異常の起こりにくい最新式のバイポーラ電気メスを用いたTUR-Pを行っています。(2) 経尿道的レーザー前立腺核出術(HoLEP)
大きな前立腺に対しては、前述のようにTUR-Pでは時間がかかるために、おなかを切って摘出する方法がしばしば行われてきました。反面、術後の疼痛などで回復が遅くなることがあります。経尿道的前立腺核出術は、内視鏡を用いて前立腺を一塊にしてくりぬく方法です。その後に特殊な機械を使って細かく切りながら吸い出す方法です。この方法は出血が少なく大きな肥大でも完全に取り出すことができます。またおなかを切らないため、手術後の痛みもほとんどありません。くりぬく時にはホルミウムレーザーを用いて行っています。当院では大きな前立腺肥大症に対してもHoLEPと呼ばれるこの方法で、おなかを切ることなく手術を行っています。
前立腺がんについて
前立腺がんは高齢男性に比較的多い疾患です。欧米においては多くの国で男性のがん患者の中で最も多い疾患です。アジアの国々では比較的少ない病気でしたが、特にわが国では最も増加しているがんのひとつです。この原因としては生活の欧米化が関与しているのではないかと考えられています。
前立腺がんは、早期に発見されればそれほど怖い物ではありません。心配な方はスクリーニング検査を受けましょう。
動画「日本人男性に一番多いがん 前立腺がん 発見から治療までわかりやすく解説」(14分56秒)
本動画では、近年増加傾向にある前立腺がんはどのような疾患か、診断方法やステージ(病期)に応じた治療方法、ロボット手術とはどのような手術か、そのメリット・デメリットなどについて、香野 日高 泌尿器科部長がわかりやすく解説します。
前立腺がんの診断のながれ
- 1.スクリーニング検査
-
スクリーニング検査とは前立腺がんの可能性のある人を見つける検査です。多くは血液のPSA検査により調べます。
PSA:PSA検査とは血液中の前立腺特異抗原(PSA)と呼ばれる物質を測定する検査です。前立腺がんの患者ではPSAが高くなる傾向があります。しかしながら、大きな前立腺肥大症や前立腺の炎症でもPSAが高くなることがあります。PSAの数値だけで前立腺がんを診断することはできません。
MRI:前立腺の中に疑わしい場所があるかどうかを確認するのに適した検査です。がんの広がりを見るのにも適しています。当院では通常、生検をする前にMRI検査を行っています。しかし、心臓のペースメーカーや他の金属が体内にある場合、検査ができないことがあります。
- 2.確定診断
-
直腸診やPSAで異常が認められる方には、前立腺の組織を採取して癌細がんがあるかどうかを確かめる生検という検査を受けていただくようにお勧めしています。これは超音波検査で前立腺を見ながら前立腺に針を刺し、組織を採取するものです。検査の所要時間は15分程度で、当院では1泊2日の入院で行っています。採った組織は顕微鏡の検査を行い、がんかどうか診断します。がんの場合、グリーソンスコアといってがんの悪性度の点数をつけます。
生検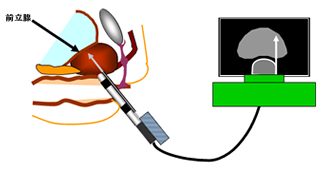
- 3.病期診断
-
生検でがん組織がみつかった場合、画像の検査をして現在の病期の診断をします。
・骨シンチ : 骨に転移があるかどうかを見る。
・CT : 他の臓器やリンパ節に転移の有無を見る。
・MRI : 前立腺の中でどのくらい広がっているかを見る。この結果臨床病期を診断します。
・限局性前立腺がん : 前立腺の内部にとどまっている。
・局所進行がん : 前立腺の周囲にひろがっている。
・転移がん : リンパ節や他の臓器(骨など)に転移がある。
前立腺がんの治療について
前立腺がんの治療法にはいろいろなものがあります。前立腺の内部にとどまる限局性前立腺がんに対しては、手術療法、放射線外照射(トモセラピー)、密封小線源治療などの根治的な治療法が主に行われています。また、局所進行がんや転移がんに対しては内分泌治療が行われることが多いです。
- 1.手術療法(前立腺全摘術)
-
早期前立腺がんの治療としてわが国で最も多く行われています。手術には、下腹部を切開して行う方法と腹腔鏡を用いて行う方法があります。また、医療用ロボットを用いている施設もあります。どの方法でもアプローチが異なるだけで、手術内容は同じです。当院では主に日本で開発されたhinotori(ヒノトリ)という医療用ロボットを用いた手術を行います。手術後も性機能の温存を望む方については積極的に神経温存手術を行っています。
<どのようにして治療する?>
前立腺全体を精嚢も含めて摘出し、膀胱と尿道を新たにつなぎ合わせる方法です。手術は全身麻酔で行います。入院期間は、8~14日間です。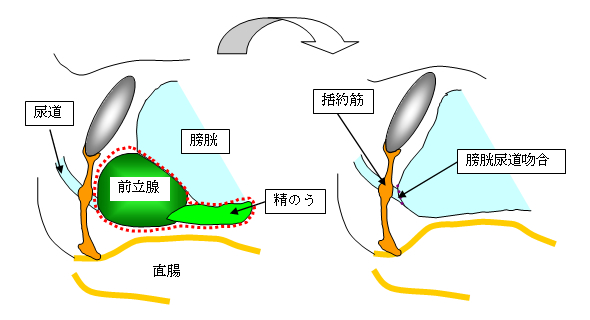
横から見たところ:赤い点線の部分を切除
<良い点>
・がん組織を含めて前立腺組織を物理的に取り出しますので、がんが前立腺内にとどまっている場合、一番成績が良い。
・手術後はPSAがほとんど0になるため、再発などが早期に発見できる。
・万が一再発した場合、放射線などの追加治療ができる。<悪い点>
・手術に耐えられる体力が必要。
・手術後、尿がもれやすい状態が数ヶ月持続する。
・神経を残すような手術をしないと勃起能力がなくなる。<どんな患者様が向いている?>
比較的若年(70歳以下)で、がんの根治を一番に考える方。ロボット支援腹腔鏡下前立腺全摘術
ロボット支援腹腔鏡下前立腺全摘術は、開腹手術に比較しやや時間がかかりますが(通常4~5時間)、次のような利点があります。- 手術中の出血が少ない。ほとんどの場合、無輸血で行えます。
- 術後の痛みが少ないため手術後の回復が早く、入院期間が短い。
- 手術部位が高精度に見え、細かい正確な操作が可能
ロボット支援腹腔鏡下前立腺全摘術は高度な技術を必要とする手術法です。当院では経験が豊富な泌尿器腹腔鏡技術認定が手術を行います。
- 2.放射線外照射(トモセラピー)
-
体の外から、放射線をいろいろな方向より当てて前立腺内のがん細胞を死滅させる方法です。
当院ではトモセラピーという最新の治療機器を用いて、治療を行っています。通常の放射線治療装置と異なるのは、CTのように回転しながら細い放射線のビームをあて治療を行う点です。それによって、治療したい部位に強い線量を当て、避けたい部位にはできるだけ障害が軽減され、強度変調放射線治療(IMRT)に分類される治療方法です。
また、位置合わせのための画像を撮影し、正確に当てます。これを画像誘導放射線治療(IGRT)といい、トモセラピーは、IMRTとIGRTの両方の特徴を備えています。<どのようにして治療する?>
通院で治療が可能です。1日に当てる時間は数分ですが、20~40回、期間にして7~8週間必要です。<良い点>
・麻酔や入院の必要がない。
・痛みがない。
・前立腺周囲にも当たるため、がん細胞が被膜まで広がっている場合でも効果が期待できる。
・尿もれや勃起機能に与える影響が手術に比べると少ない。<悪い点>
・治療に時間がかかる。
・周囲の組織にも放射線の影響が起き、皮膚炎、肛門直腸炎、膀胱刺激症状が生じる。とくに直腸炎は、照射後長時間続くことがある。
・放射線療法ののちに再発した場合に、手術を行うのは困難。<どんな患者様が向いている?>
手術や入院を希望しない方。 - 3.密封小線源治療
-
前立腺のなかに放射能を出す金属製のカプセルを60~80個埋め込み、そこから出る放射線により治療する方法です。一般的に早期の患者様が治療の対象になります。この治療法は現在当院では行っておりませんので、関連施設にご紹介いたします。
<どのようにして治療する?>
麻酔下に直腸内に入れた超音波で、前立腺を観察しながら、肛門と陰嚢の間の皮膚から針を刺します。針の中から放射性物質を密封した金属製の小さなカプセルを前立腺全体にくまなく挿入します。施設によっても異なりますが、4~5日の入院です。<良い点>
・入院期間が短い。
・低侵襲で、痛みが少ない。
・外照射に比べ、前立腺周囲の組織に与える影響が少ない。
・尿もれや勃起機能に与える影響が少ない。<悪い点>
・前立腺の周りの部分では放射線量が少なくなるため、被膜近くに癌がある場合、治療が不十分になることがある。
・治療が不十分であった場合や再発した場合には完全に治す追加治療法がない。
・前立腺の大きさが大きいと治療ができない場合がある。<どんな患者様が向いている?>
早期の前立腺がんで、性機能や排尿機能などのQOLを重視する方。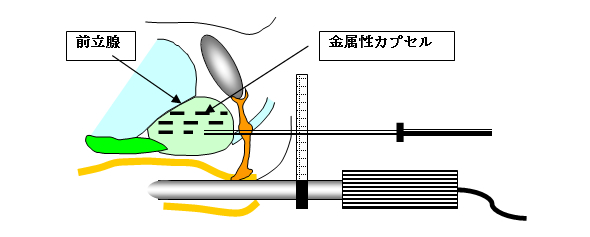
密封小線源治療
- 4.無治療経過観察
-
前立腺がんは一般的に進行が遅いという特徴があります。治療をせずに外来で経過を観察し、何か変化があれば治療を行うという方法です。
<良い点>
・まったく治療をしないため、それに伴う合併症はない。<悪い点>
・がんがあるのに治療しないという不安をもつ。
・将来、治療が必要な場合に体力が低下している場合があり、根治治療ができない場合もある。<どんな患者様が向いている?>
70歳以上、小さながんで、治療に伴う合併症を避けたい方。 - 5.内分泌治療
-
精巣摘出や注射により、男性ホルモンを抑制することによって前立腺がん細胞を弱らせるという治療法です。この治療はがんを完全に取り除いたり、死滅させる根治療法ではありません。
<どのようにして治療する?>
精巣摘出の場合、麻酔下に両方の精巣を摘出します。手術は安全で入院期間は4、5日です。注射による場合、1または3ヶ月ごとに注射をします。経口薬を組み合わせる場合もあります。<良い点>
・安全で、後遺症などの合併がない。
・万が一転移があっても、転移箇所にも効果がある。<悪い点>
・治療を続けていると薬が効かなくなる場合がある。
・長期にわたると骨粗鬆症になることがある。
・性機能が減退する。<どんな患者様が向いている?>
局所進行がんや転移がんなど根治治療が難しい方。限局がんであっても75歳以上で積極的な治療を望まない方。※高リスク群の患者様で、手術や放射線の根治性を高めるために、手術前に数ヶ月間内分泌治療をしてがんを小さくすることがあります。
去勢抵抗性前立腺がんに対する治療
内分泌治療を続けているうちに薬の効き方が悪くなり、病気が進行することがあります。この状態を去勢抵抗性前立腺がんと呼びます。従来、去勢抵抗性前立腺がんに対しては有効な治療法がありませんでしたが、最近では新しい治療薬が開発されてきました。
- 1. 新規ホルモン薬による治療
-
従来のホルモン薬では効かなくなった状態でも効果がある以下のような新規のホルモン薬が開発されてきました。
イクスタンジ® (エンザルタミド)
ザイティガ® (酢酸アビラテロン) 転移がたくさんある新規の患者様にも使うことがあります。
アーリーダ® (アパルタミド) 転移のない去勢抵抗性前立腺がんに使われます。 - 2. 化学療法(抗がん剤治療)
-
ホルモン薬が効かなくなった場合、抗がん薬を使用することがあります。
ドセタキセル
カバジタキセル ドセタキセルが有効でない場合に使用します。 - 3. 放射性同位元素による治療
-
主に骨転移に対して用いられます。転移部分に集まり、放射線を出すことによりがん細胞を攻撃します。
ゾーフィゴ静注(塩化ラジウム(223Ra)
去勢抵抗性前立腺がんに対する治療の中には、副作用に注意する薬もあります。また、薬によってはステロイドとの併用が必要です。どのような順番でどの薬を使うかは患者様によって異なります。
当院では、経験豊富な医師によって患者様と相談のもとに使用する薬を決めていきます。
